El trastorno obsesivo-compulsivo (TOC) representa uno de los desafíos más significativos en la práctica clínica contemporánea. Con una prevalencia del 1-3% en la población general, este trastorno se caracteriza por pensamientos intrusivos recurrentes que generan malestar y conductas repetitivas destinadas a neutralizar la ansiedad asociada. Si bien la exposición con prevención de respuesta (EPR) constituye el tratamiento psicológico de primera línea, sus limitaciones en términos de aceptabilidad y tasas de abandono han impulsado la búsqueda de aproximaciones que mantengan su eficacia mientras resulten más tolerables para los pacientes.
En este contexto, las terapias de tercera generación, particularmente la Terapia de Aceptación y Compromiso (ACT), emergen como opciones prometedoras. Es importante aclarar que ACT no abandona la exposición—componente fundamental en el tratamiento del TOC—sino que la reenmarca conceptualmente. Mientras la EPR tradicional busca reducir la ansiedad mediante habituación y demostrar que los miedos son infundados, ACT utiliza la exposición como contexto para practicar aceptación psicológica y defusión cognitiva. La diferencia crucial no radica en si se usa exposición, sino en para qué se usa y cómo se presenta al paciente.
A diferencia de la terapia cognitivo-conductual tradicional, que se enfoca en modificar el contenido de los pensamientos obsesivos o en extinguir la ansiedad asociada, ACT propone cambio más sutil pero profundo: alterar la relación que la persona establece con estos pensamientos y emociones. El objetivo no es eliminar obsesiones ni reducir ansiedad, sino cultivar capacidad de experimentar estos eventos internos sin dejarse dominar por ellos, mientras se persiguen acciones orientadas a valores personales. La exposición ocurre, pero su función terapéutica es diferente: no habituación sino práctica de contacto pleno con experiencia aversiva mientras se mantiene compromiso conductual con lo que importa.
El caso de G: cuando la pandemia exacerba el TOC
Philip y Cherian presentan el primer caso documentado en India sobre el tratamiento exitoso de TOC mediante ACT, ofreciendo una ventana privilegiada para comprender los mecanismos terapéuticos de este enfoque. El paciente, un profesional de 33 años con historia de TOC desde la infancia, experimentó un deterioro significativo durante la pandemia de COVID-19. Sus obsesiones de contaminación y rituales de lavado se intensificaron hasta interferir gravemente con su funcionamiento laboral y familiar.
El cuadro clínico inicial mostraba una puntuación de 24 en la Yale-Brown Obsessive-Compulsive Scale (Y-BOCS), indicando sintomatología de intensidad moderada a severa. Particularmente revelador resultó el puntaje de 20 en el Acceptance and Action Questionnaire-II (AAQ-II), reflejando baja flexibilidad psicológica, ese constructo central que ACT busca incrementar y que representa la capacidad de mantener contacto pleno con el momento presente mientras se persiguen acciones orientadas a valores personales, incluso en presencia de experiencias internas aversivas.
Arquitectura terapéutica: los ocho pilares de la intervención
El protocolo implementado siguió el manual original de Hayes, estructurando ocho sesiones semanales que abordaron sistemáticamente los seis procesos nucleares de ACT. Esta progresión no fue arbitraria sino estratégicamente diseñada para construir, sesión tras sesión, un repertorio de habilidades psicológicas cada vez más sofisticado.
Las sesiones iniciales se dedicaron a desmontar el patrón evitativo que había dominado la experiencia del paciente. Mediante la metáfora de las arenas movedizas, se ilustró cómo los esfuerzos por suprimir o controlar los pensamientos obsesivos paradójicamente los intensificaban. Esta conceptualización resonó poderosamente: la lucha contra los síntomas no era la solución sino parte del problema.
La introducción del ejercicio «el camello en el desierto» resultó particularmente iluminadora. Al pedirle al paciente que evitara visualizar esa imagen específica, se demostró empíricamente cómo el control deliberado del contenido mental resulta contraproducente. Esta experiencia directa desafió décadas de estrategias evitativas, abriendo espacio para un enfoque radicalmente diferente.
Defusión cognitiva: desarticulando el poder del lenguaje
El cuarto encuentro marcó un punto de inflexión al introducir la defusión cognitiva. Esta técnica, central en ACT, busca alterar las funciones verbales que confieren a los pensamientos su poder para provocar malestar y guiar la conducta. El ejercicio propuesto fue elegante en su simplicidad: repetir la palabra «leche» continuamente hasta que perdiera su significado y se convirtiera en mero sonido.
Esta experiencia concreta permitió a G comprender visceralmente que los pensamientos obsesivos, despojados de su fusión con el referente amenazante, pierden su capacidad de instigar ansiedad. La distancia entre el símbolo lingüístico y su significado literal se tornó palpable, ofreciendo una vía de escape del círculo vicioso obsesivo-compulsivo.
Mindfulness: observar sin reaccionar
La quinta sesión incorporó el ejercicio «hojas en el arroyo», una práctica contemplativa que invita a observar los pensamientos como objetos externos que flotan en la corriente de la conciencia. Esta metáfora espacial resultó transformadora para el paciente, quien reportó que el ejercicio «puso distancia entre él mismo y sus pensamientos», liberándolo del impulso compulsivo de responder a cada intrusión mental.
Este desarrollo de la perspectiva observadora constituye un hito terapéutico crucial. Al aprender a posicionarse como testigo de su experiencia interna en lugar de identificarse con ella, G comenzó a experimentar sus obsesiones con menor reactividad emocional, debilitando el vínculo entre pensamiento y compulsión.
Yo-como-contexto: más allá del contenido mental
La sexta sesión exploró el concepto de yo-como-contexto mediante la metáfora del tablero de ajedrez. Esta analogía propone que la persona (el tablero) permanece esencialmente inalterada por los eventos mentales (las piezas) que se desarrollan sobre ella. Pensamientos placenteros y displacenteros, como piezas blancas y negras, pueden coexistir sin que el tablero mismo sea amenazado o modificado.
Esta conceptualización ofreció a G una perspectiva radicalmente nueva sobre su identidad. Los pensamientos obsesivos, por perturbadores que fueran, no definían su esencia ni comprometían su integridad fundamental. Esta distinción entre el yo-observador y el contenido observado representó un salto cualitativo en su proceso de recuperación.
Valores y acción comprometida: recuperando el sentido vital
Las sesiones finales se orientaron hacia la identificación de valores personales y el compromiso con acciones coherentes con estos. Para G, quien encontraba significado profundo en ayudar a otros a superar sus dificultades, se estableció una conexión clara entre sus valores vocacionales y su rol como mentor en su campo profesional.
Este reencuadre fue crucial: las obsesiones se redefinieron como simplemente una parte más del complejo mosaico de experiencias vitales, no como obstáculos insalvables para una vida plena y significativa. El objetivo no era eliminar el TOC sino aprender a vivir plenamente a pesar de él, persiguiendo valores importantes incluso cuando la ansiedad estuviera presente.
El caso ilustra obstáculos frecuentes en la implementación de ACT que merecen atención. Inicialmente, G esperaba que la terapia eliminara o modificara sus pensamientos obsesivos, una expectativa comprensible pero incompatible con la filosofía de ACT. El terapeuta tuvo que trabajar cuidadosamente para reformular estas expectativas, explicando cómo la aceptación paradójicamente puede reducir el sufrimiento más efectivamente que el control.
La práctica de mindfulness presentó desafíos particulares. Como ocurre frecuentemente, la aparición de pensamientos intrusivos durante los ejercicios meditativos se interpretó inicialmente como evidencia de fracaso terapéutico. Fue necesario clarificar que la presencia de estos pensamientos no contradice los principios de ACT; lo relevante es la relación que se establece con ellos.
Finalmente, algunas metáforas utilizadas fueron percibidas como excesivamente simplistas. Esta resistencia subraya la importancia de explicar que precisamente su aparente simplicidad es lo que las hace efectivas para traducir principios psicológicos complejos en experiencias accesibles y memorizables.
Resultados: evidencia del cambio terapéutico
Los indicadores objetivos confirmaron la efectividad de la intervención. Al concluir las ocho sesiones, el Y-BOCS descendió a 14 puntos, representando una reducción aproximada del 40% en la sintomatología. Ambas subescalas (obsesiones y compulsiones) mostraron disminuciones significativas de cinco puntos cada una.
El AAQ-II aumentó a 36 puntos, reflejando el incremento sustancial en flexibilidad psicológica que constituye el mecanismo de cambio central propuesto por ACT. Crucialmente, estos logros se mantuvieron en el seguimiento al mes, sugiriendo que el paciente había internalizado las habilidades aprendidas.
Evolución de los indicadores clínicos
La siguiente figura ilustra la trayectoria del cambio terapéutico a lo largo de las mediciones realizadas en tres momentos temporales: pretratamiento, postratamiento y seguimiento al mes. Se observa una divergencia notable entre ambas medidas: mientras la severidad sintomática (Y-BOCS) desciende progresivamente, la flexibilidad psicológica (AAQ-II) muestra un incremento sostenido.
Tabla 1. Medidas de resultado en pretratamiento, postratamiento y seguimiento al mes
| Medida | Pretratamiento | Postratamiento | Seguimiento (1 mes) |
|---|---|---|---|
| Y-BOCS | 24 | 14 | 11 |
| AAQ-II | 20 | 36 | 42 |
Nota: Y-BOCS = Yale-Brown Obsessive-Compulsive Scale (puntuaciones más altas indican mayor severidad sintomática); AAQ-II = Acceptance and Action Questionnaire-II (puntuaciones más altas indican mayor flexibilidad psicológica)
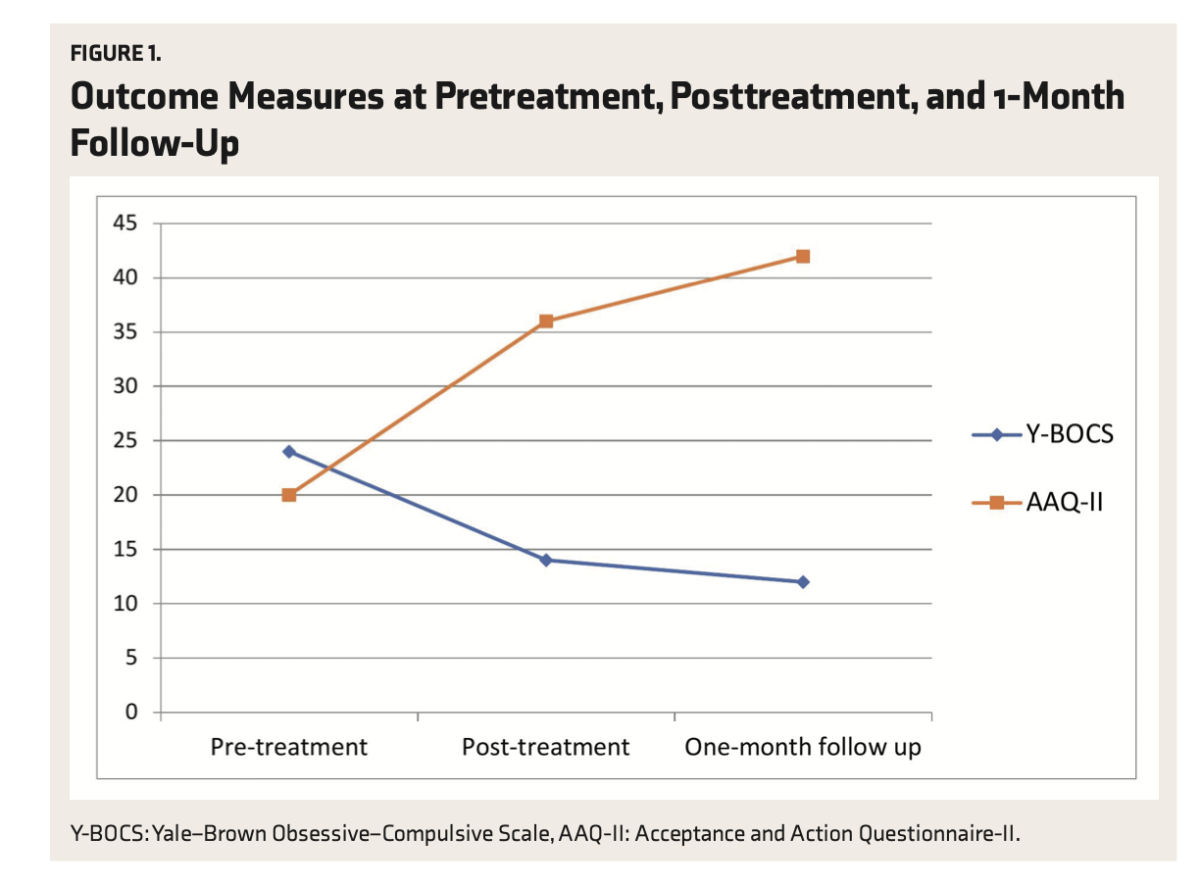
Figura 1. Evolución de las medidas de resultado a lo largo del tratamiento
El gráfico revela un patrón particularmente interesante: la mejora no solo se mantiene sino que continúa durante el periodo de seguimiento. El Y-BOCS desciende de 14 a 11 puntos entre el postratamiento y el mes de seguimiento, mientras que el AAQ-II aumenta de 36 a 42 puntos. Este patrón sugiere que el paciente no solo consolidó las habilidades aprendidas sino que continuó desarrollándolas después de finalizar las sesiones formales, un hallazgo consistente con el modelo de ACT que enfatiza la práctica continua de la flexibilidad psicológica como habilidad vital.
Los cambios cualitativos resultaron igualmente impresionantes. G retomó responsabilidades laborales, restableció su rol como mentor, y mantuvo conversaciones honestas sobre su TOC con su esposa, quien emergió como elemento fundamental en su recuperación. En sus propias palabras: «ACT me ha permitido aceptar mis pensamientos obsesivos en lugar de luchar contra ellos, y me ha capacitado para vivir mi vida plenamente a pesar de su existencia.»
Implicaciones para la práctica clínica
Este caso documenta que ACT, cuando se combina con farmacoterapia adecuada, puede generar mejorías clínicamente significativas en TOC. Los hallazgos son consistentes con revisiones sistemáticas recientes que sitúan a ACT como igualmente efectiva que CBT tradicional cuando se usa conjuntamente con inhibidores selectivos de la recaptación de serotonina.
Particularmente relevante resulta la evidencia de que ACT muestra mayor aceptabilidad y menores tasas de abandono comparada con EPR, probablemente porque no requiere la exposición deliberada a situaciones temidas, procedimiento que muchos pacientes encuentran aversivo. Para clínicos que trabajan con pacientes que rechazan o no toleran EPR, ACT representa una alternativa viable y fundamentada empíricamente.
La intervención resulta especialmente apropiada para pacientes con niveles moderados de flexibilidad psicológica basal y cuando coexisten trastornos del estado de ánimo, circunstancias en las cuales ACT ha demostrado ventajas sobre EPR. Estos criterios pueden orientar la toma de decisiones clínicas sobre qué enfoque priorizar.
Limitaciones y direcciones futuras
A pesar de sus aportaciones, el estudio presenta limitaciones inherentes al diseño de caso único. La generalización de resultados requiere cautela, especialmente considerando las características específicas del paciente: adulto educado, con insight preservado, en tratamiento farmacológico estable, y con apoyo familiar. Poblaciones con perfiles diferentes podrían responder de manera distinta.
El seguimiento de un mes, aunque alentador, resulta insuficiente para establecer la durabilidad a largo plazo de las mejorías. La literatura sobre ACT en TOC adolece generalmente de seguimientos limitados a tres meses, destacando la necesidad de estudios que evalúen el mantenimiento de los logros terapéuticos en plazos más extensos.
Se requieren investigaciones controladas que comparen directamente ACT con EPR y CBT tradicional, empleando diseños rigurosos que permitan identificar para qué pacientes, en qué circunstancias, y bajo qué mecanismos cada enfoque resulta más efectivo. La investigación de moderadores y mediadores del cambio terapéutico resulta particularmente prioritaria.
Reflexiones finales
Este caso clínico ilustra cómo las terapias de tercera generación están expandiendo nuestro arsenal terapéutico para el TOC. Más allá de la reducción sintomática, ACT ofrece algo cualitativamente diferente: una reconceptualización de la relación entre síntomas y bienestar que puede resultar profundamente liberadora.
La propuesta de aceptar los síntomas mientras se vive según valores personales representa un cambio paradigmático respecto al modelo tradicional centrado en la eliminación del malestar. Para pacientes crónicamente atrapados en la lucha infructuosa contra sus obsesiones, este reencuadre puede abrir posibilidades existenciales previamente inimaginables.
Los profesionales de la salud mental haríamos bien en familiarizarnos con estos enfoques emergentes. No se trata de abandonar las intervenciones establecidas sino de ampliar nuestro repertorio terapéutico, permitiéndonos responder con mayor flexibilidad a las necesidades singulares de cada paciente. Al final, la verdadera pericia clínica no reside en aplicar rígidamente protocolos estandarizados, sino en seleccionar creativamente, entre múltiples opciones fundamentadas, aquellas que mejor resuenan con la situación única de quien solicita nuestra ayuda.
Referencia: Philip, J., & Cherian, V. (2022). Acceptance and Commitment Therapy in Obsessive-Compulsive Disorder: A Case Study. Indian Journal of Psychological Medicine, 44(1), 78-82. https://doi.org/10.1177/0253717621996734


