(PDF) Neuroimagen funcional en el estudio de las conductas agresivas en pacientes con esquizofrenia
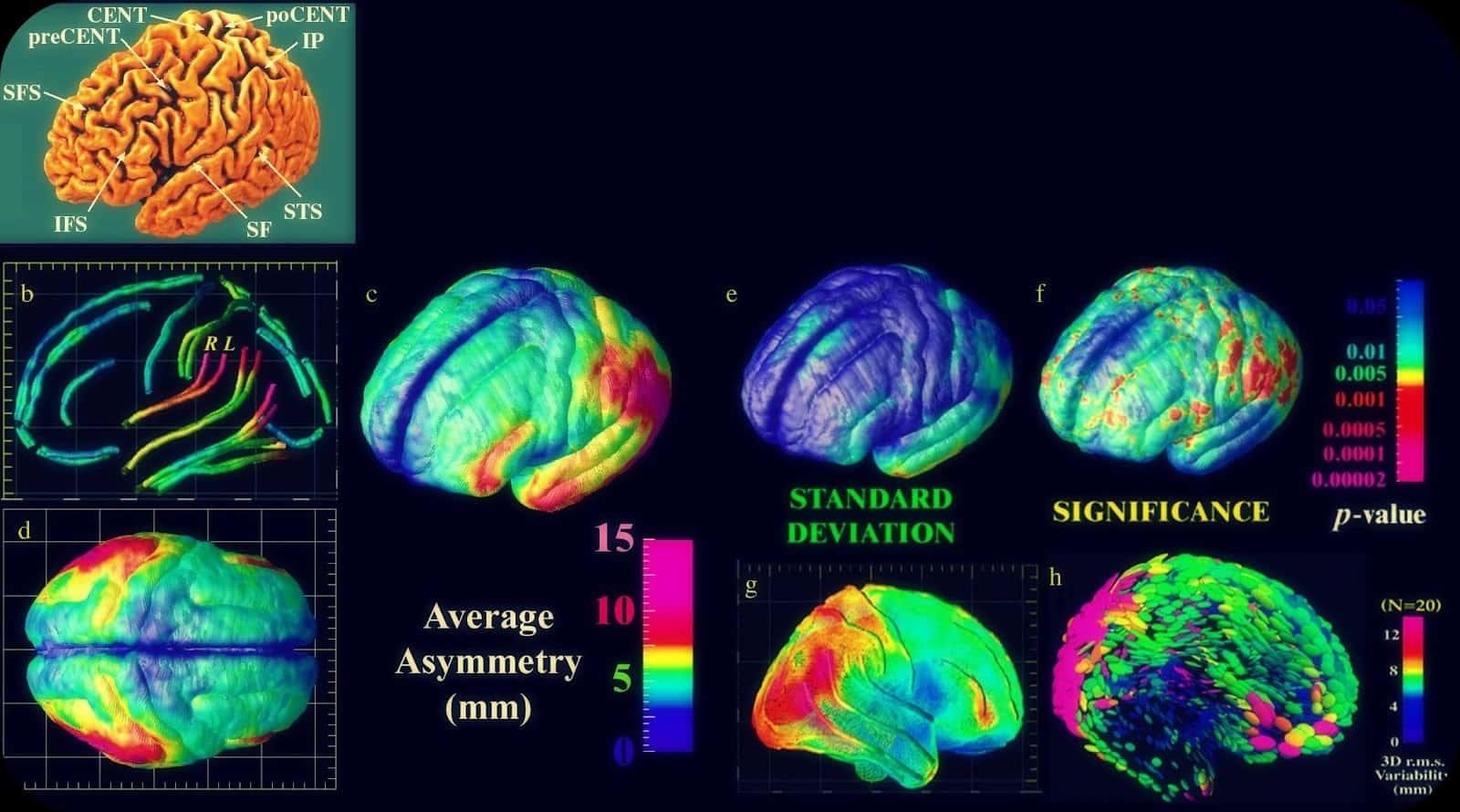
Introducción Aunque las conductas agresivas no tienen una prevalencia muy elevada en la esquizofrenia, su desarrollo supone un problema significativo para los pacientes y su entorno. Pese a que los…
