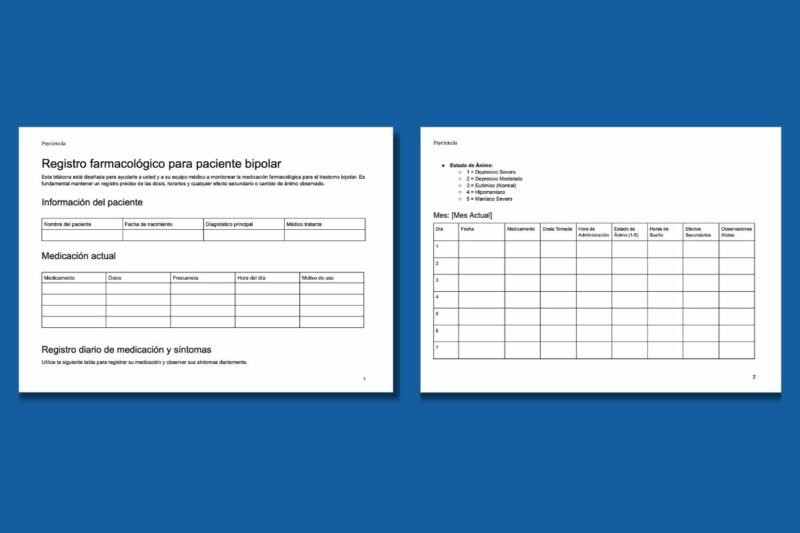
Registro de medicación para trastorno bipolar: Guía paso a paso
Publicaciones por etiqueta

Qué buena noticia que medios como The New York Times estén visibilizando las complicaciones asociadas al uso de benzodiacepinas:
Las directrices actuales recomiendan prescribir la dosis eficaz más baja durante el menor tiempo posible, normalmente menos de cuatro semanas. Pero los pacientes suelen tomarlas durante más tiempo. Una revisión de la FDA descubrió que en 2018 aproximadamente la mitad de los pacientes las tomaron durante dos meses o más. A veces los pacientes permanecen con ellas durante años sin consultas periódicas para ver si los fármacos siguen siendo necesarios o bien tolerados, dijo Edward Silberman, profesor emérito de psiquiatría de la Facultad de Medicina de la Universidad de Tufts, quien ha escrito con frecuencia sobre las benzodiacepinas.
Dado que los pacientes pueden desarrollar una dependencia física al cabo de varias semanas de consumo continuado de benzodiacepinas, dejar los fármacos —incluso tras un breve periodo— requiere un proceso gradual. Sin embargo, muchos médicos no están bien formados en la reducción gradual de las prescripciones. Para aclarar el proceso, en marzo los expertos de la Sociedad Estadounidense de Medicina de las Adicciones (ASAM, por su sigla en inglés) publicaron nuevas directrices para la reducción de la dosis, elaboradas con financiación de la FDA.
“Es una absoluta locura presionar a la gente para que lo deje y retirarlo bruscamente”, dijo Silberman.
Los problemas que enfrentan los pacientes a la hora de reducir las dosis:
Pero aunque las benzodiacepinas existen desde la década de 1960, algunos médicos desconocen cuál es la mejor forma de ayudar a sus pacientes a dejar de tomar estos fármacos. Esto se debe, en parte, a que no existe una estrategia única para reducir la dosis. Son los síntomas de abstinencia, dicen algunos pacientes, los que hacen necesario que sigan accediendo a estos fármacos mientras los reducen lentamente.
Silberman recuerda a una paciente que tuvo que raspar pedacitos de la píldora con una cuchilla de afeitar para reducir lentamente la dosis y minimizar los efectos secundarios difíciles.
Las nuevas directrices de la ASAM para reducir la dosis de benzodiacepinas de un paciente se basan en gran medida en la experiencia clínica, dada la escasa y limitada investigación sobre la reducción gradual. Recomiendan que los médicos evalúen los riesgos y beneficios de la prescripción continuada de benzodiacepinas al menos cada tres meses y que, al reducirla, consideren la posibilidad de disminuir la dosis actual entre un 5 y un 10 por ciento cada dos o cuatro semanas. Las directrices también dicen que los pacientes que llevan años tomando benzodiacepinas pueden necesitar más de un año de reducción progresiva, y que deben ser controlados incluso después de dejar de tomar el fármaco.El artículo también menciona la disfunción neurológica inducida por las benzodiacepinas (BIND) un fenómeno que abordamos en Psyciencia el año pasado y que que puedes leer aquí.
En mi consultorio he visto de cerca cómo el consumo prolongado de benzodiacepinas puede generar efectos nocivos en los pacientes. En muchos casos, los médicos no ofrecen indicaciones claras sobre su uso ni realizan un seguimiento riguroso, lo que lleva a que las personas las tomen durante períodos extensos, aumentando el riesgo de dependencia y otros daños a largo plazo.
Matt Richtel escribió un preocupante artículo en The New York Times sobre el uso a largo plazo de múltiples psicofármacos en adolescentes:
Una mañana del otoño de 2017, Renae Smith, una estudiante de noveno grado en Long Island, Nueva York, no podía levantarse de la cama, abrumada por la idea de tener que ir a la escuela. En los días siguientes, su ansiedad llegó a la desesperación.
“Debía haber estado feliz”, escribió después. “Pero lloré, grité y le rogué al universo o a algún poder divino que se llevara el dolor de mil hombres que tenía en mi cabeza”.
La intervención para su ansiedad y depresión no provino de una divinidad, sino de la industria farmacéutica. A la primavera siguiente, un psiquiatra le recetó Prozac. El medicamento fue un alivio para su sufrimiento, pero el efecto se disipó, así que le recetaron otro antidepresivo, Effexor (venlafaxina).
Una cascada de medicamentos había comenzado. Durante 2021, el año en que se graduó, le recetaron siete medicinas, entre las cuales había una para convulsiones y migrañas —no sufría nada de eso, pero esos medicamento también puede usarse para estabilizar el humor— y otro para atenuar los efectos secundarios de las otras medicinas, aunque este último se usa principalmente para la esquizofrenia. Se sentía mejor algunos días, pero enormemente triste otros.
Y agrega:
Los psiquiatras y otros médicos subrayan que los psicofármacos, recetados como es debido, pueden ser cruciales para estabilizar a los adolescentes y salvar la vida de quienes tienen pensamientos suicidas. Pero, según advierten estos expertos, dichos medicamentos se administran con demasiada facilidad, a menudo como una alternativa fácil a la terapia que las familias no pueden costear o encontrar o que simplemente no les interesa.
Estos fármacos, generalmente destinados para el uso a corto plazo, a veces se prescriben durante años, aunque llegan a tener efectos secundarios graves, como episodios psicóticos, comportamiento suicida, aumento de peso e interferencia con el desarrollo reproductivo, de acuerdo con un estudio reciente publicado en Frontiers in Psychiatry.
Lee el artículo completo en The New York Times.
En Psyciencia publicamos una guía breve para padres y cuidadores sobre el uso múltiple de psicofármacos en adolescentes y cuales son los tratamientos de primera linea recomendados. Puedes leer el artículo completo aquí.
Ingresa las palabras de la búsqueda y presiona Enter.